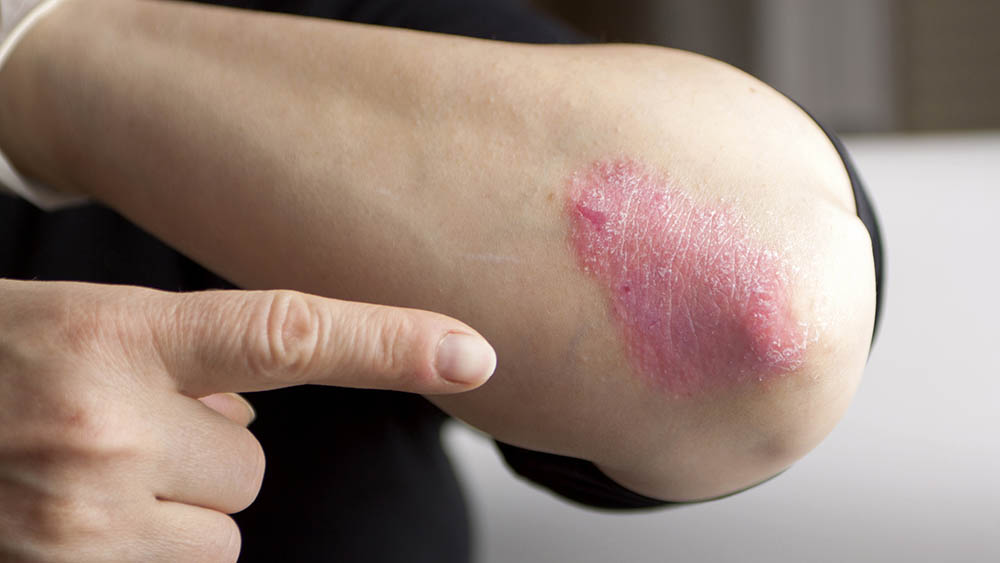
Psoríase é uma doença inflamatória da pele, crônica, não contagiosa, multigênica (vários genes envolvidos), com incidência genética em cerca de 30% dos casos. Caracteriza-se por lesões avermelhadas e descamativas, normalmente em placas, que aparecem, em geral, no couro cabeludo, cotovelos e joelhos.Surge principalmente antes dos 30 e após os 50 anos, mas em 15% dos casos pode aparecer ainda na infância.
Tipos
Psoríase vulgar – lesões de tamanhos variados, delimitadas e avermelhadas, com escamas secas, aderentes, prateadas ou acinzentadas que surgem no couro cabeludo, joelhos e cotovelos;
Psoríase invertida – lesões mais úmidas, localizadas em áreas de dobras como couro cabeludo, joelhos e cotovelos;
Psoríase gutata – pequenas lesões localizadas, em forma de gotas, associadas a processos infecciosos. Geralmente, aparecem no tronco, braços e coxas (bem próximas aos ombros e quadril) e ocorrem com maior frequência em crianças e adultos jovens;
Psoríase eritrodérmica – lesões generalizadas em 75% ou mais do corpo;
Psoríase ungueal – surgem depressões puntiformes ou manchas amareladas principalmente nas unhas da mãos;
Psoríase artropática – em cerca de 8% dos casos, pode estar associada a comprometimento articular. Surge de repente com dor nas pontas dos dedos das mãos e dos pés ou nas grandes articulações como a do joelho.
Psoríase postulosa – aparecem lesões com pus nos pés e nas mãos (forma localizada) ou espalhadas pelo corpo;
Psoríase palmo-plantar – as lesões aparecem como fissuras nas palmas das mãos e solas dos pés.
Causas
Além da genética, outros fatores estão envolvidos no aparecimento e evolução da doença. Fatores psicológicos, estresse, exposição ao frio, uso de certos medicamentos e ingestão alcoólica pioram o quadro.
Tratamento
Psoríase não tem cura, tem tratamento. Não há como prevenir a doença, embora seja possível controlar a reincidência.
Casos leves e moderados (cerca de 80%) podem ser controlados com o uso de medicação local, hidratação da pele e exposição ao sol. Para quem não tem tempo para exposições diárias ao sol, são preconizados banhos de ultravioleta A e B em clínicas especializadas e sob rigorosa orientação médica. Esses banhos não são recomendados para crianças.
Tenha em mente que, na maioria dos casos, o tratamento se divide em duas etapas: supressão das lesões e manutenção da pele sem lesões. Mesmo ao alcançar a segunda etapa, é importante visitar o dermatologista periodicamente para que sejam feitos possíveis ajustes que mantenham a melhor qualidade de vida possível e o risco de retorno seja reduzido.